Aprassia primaria progressiva dell’eloquio
Descrizione
- L'Aprassia Primaria Progressiva dell’eloquio (Apraxia of Speech – AOS) è una malattia neurodegenerativa che compromette la pianificazione e la programmazione dei movimenti necessari alla produzione dell’eloquio (Botha, H., & Josephs, K.A., 2019). Questo disturbo è caratterizzato da errori articolatori (inserzioni, distorsioni) ed alterazioni prosodiche (linguaggio lento e segmentato). Il paziente può anche avere difficoltà nell’iniziare il discorso.
- L'esordio della malattia è progressivo e inizialmente colpisce prevalentemente il linguaggio. L'Aprassia Primaria Progressiva dell’eloquio deve essere sospettata per ogni paziente con un disturbo progressivo dell’eloquio.
- Uomini e donne sono ugualmente colpiti. Inoltre, nessun fattore ambientale, socioeconomico o educativo è stato associato alla malattia (Duffy, J. R., Utianski, R. L. e Josephs, K. A., 2020).
- Una storia familiare positiva per malattie neurodegenerative è riscontrata nel 25% dei pazienti con diagnosi di AOS (Duffy, J. R., Utianski, R. L. e Josephs, K. A., 2020).
- L’AOS è una malattia neurodegenerativa rara e nessuno studio ha ancora esaminato la sua prevalenza, che tuttavia può essere stimata a 4,4 per 100.000 (Botha, H. e Josephs, K.A., 2019).
Ecco un video clip di un uomo con aprassia del linguaggio progressiva primaria (solo in francese):
Criteri diagnostici (tratti da Botha, H. e Josephs, K.A., 2019)Il principale disturbo riportato è: "Ho in mente cosa dire, ma non riesco a trasformarlo in parole". |
|---|
| Criteri di inclusione |
|
| Criteri di esclusione |
|
L'APRASSIA dell’eloquio tende a rimanere il sintomo predominante quando la malattia progredisce, ma possono emergere anche altri disturbi neurodegenerativi come disturbi motori, del linguaggio e del comportamento.
Neuroimaging
L'imaging con la risonanza magnetica funzionale (fMRI) e la tomografia a emissione di positroni con fluorodesossiglucosio 18F (FDG PET) mostrano due aree molto focali e specifiche coinvolte quando l'aprassia dell’eloquio è l'unico o il sintomo predominante di malattia: la corteccia premotoria superiore e la corteccia motoria supplementare. L'imaging con tensore di diffusione (DTI) mostra una degenerazione focale del tratto della sostanza bianca sottostante l'atrofia a carico della grigia e nella parte centrale del corpo calloso (Josephs, K. A. et al., 2014).
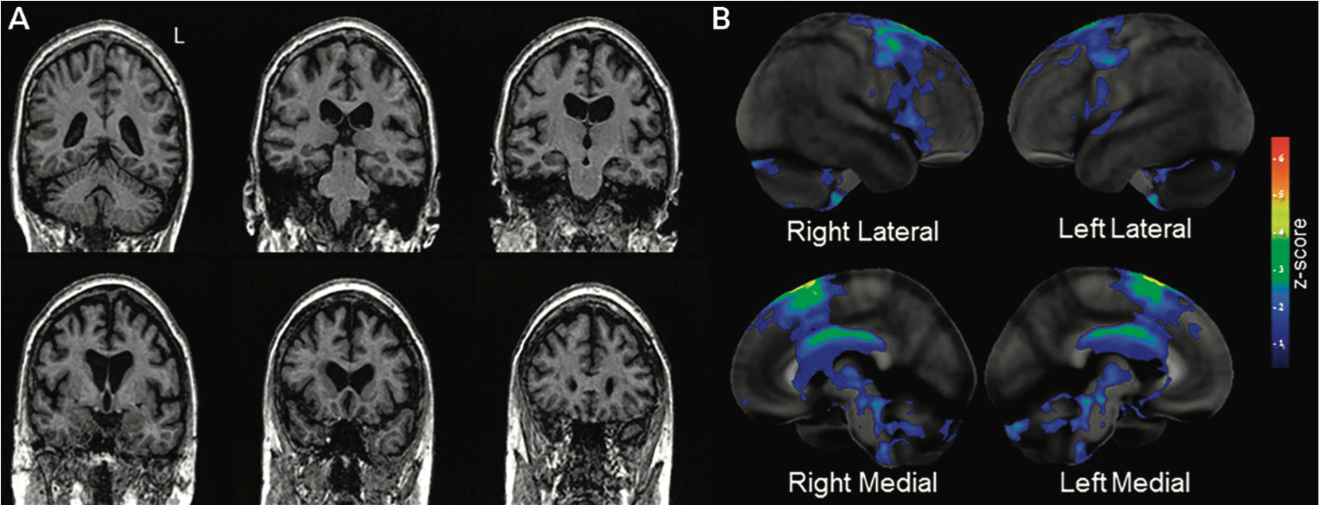
Come accennato, nell’Aprassia Primaria Progressiva dell’eloquio non vi è compromissione degli aspetti linguistici. Pertanto, il giro frontale inferiore e le aree temporali laterali, entrambi responsabili degli aspetti di linguaggio, risultano inizialmente non coinvolti (Botha, H., e Josephs, K.A., 2019).
Sottotipi
Ci sono tre sottotipi principali di Aprassia Primaria Progressiva dell’eloquio:
- Il sottotipo fonetico è caratterizzato da un eloquio distorto (es. catastrofe → catatofe) e da aggiunte (es. ape → pape).
- Il sottotipo prosodico è caratterizzato da eloquio rallentato e segmentato.
- Quando nessuno dei due sottotipi è predominante o quando l’eloquio è troppo compromesso per valutarne i sottotipi, il sottotipo viene definito misto (Utianski, R. L. et al., 2018).
Ci sono pochissimi studi ed informazioni sui sottotipi, sui loro sintomi di esordio e sulla loro evoluzione, ma è noto che il sottotipo predominante al momento della prima valutazione ha valore prognostico e influenza l'evoluzione della malattia. Il sottotipo prosodico è associato a una progressione più rapida e ad un'evoluzione più aggressiva della malattia fino a una paralisi sopranucleare (Utianski, R. L. et al., 2018). Questi pazienti mostrano anche un parkinsonismo a esordio precoce e con declino più rapido. Invece il sottotipo fonetico è associato a un disturbo motorio dell’eloquio a progressione più rapida e ad un'afasia più grave (Whitwell et al., 2017).
In entrambi i sottotipi si evidenzia atrofia nella corteccia motoria supplementare (SMA). Alla Risonanza Magnetica cerebrale nel sottotipo prosodico si evidenzia atrofia focale della SMA, mentre nel sottotipo fonetico si rileva atrofia anche nella corteccia prefrontale e nel cervelletto.
La DTI evidenzia l'atrofia bilaterale della SMA per il sottotipo fonetico che si estende bilateralmente all'area frontale superiore, alla parte centrale del corpo calloso e al cingolo. Il sottotipo prosodico mostra atrofia nel peduncolo cerebellare superiore destro.
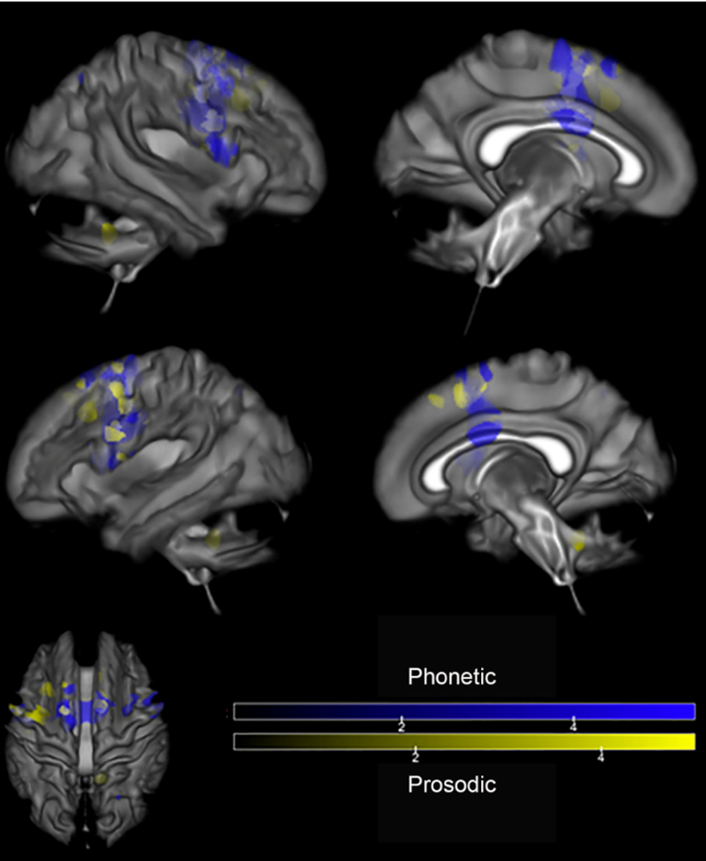
Infine, l'imaging con FDG-PET indica ipometabolismo nella corteccia supplementare motoria (SMA) per entrambi i sottotipi, insieme a ipometabolismo nelle regioni frontali superiori bilateralmente, nella regione insulare e nel cervelletto per il sottotipo fonetico (Utianski, R. L. et al., 2018).
Altri segni e sintomi
L’Aprassia Primaria Progressiva dell’eloquio è spesso associata all'aprassia buccofacciale, che consiste nella difficoltà ad eseguire movimenti non verbali che coinvolgono il viso, la bocca o la laringe. Circa 2/3 dei pazienti con AOS presentano aprassia buccofacciale. Tale disturbo si può dimostrare con prove specifiche che richiedono al paziente di imitare semplici movimenti come soffiare, gonfiare le guance, fischiare e tirare fuori la lingua (Botha, H., & Josephs, K.A., 2019).
Per quanto riguarda gli aspetti comportamentali, si possono verificare alterazioni transitorie durante tutto il corso della malattia. Sulla base di una raccolta dati eseguita presso la Clinique Interdisciplinaire de Mémoire du CHU de Québec (CIME), le alterazioni più comuni del comportamento sono ansia, irritabilità e disinibizione.
I dati preliminari raccolti nel nostro setting clinico suggeriscono che le funzioni esecutive (FE) sono spesso compromesse al momento della diagnosi della malattia. Considerando che i pazienti giungono all’attenzione clinica in media poco più di due anni dopo l'esordio della malattia, è possibile affermare che questo sintomo emerga dopo circa 2-3 anni di decorso. Al contrario, alcuni studi non menzionano alterazioni delle FE con la progressione di AOS o riferiscono che sono integre. Si noti che né la presenza, né l'assenza di deficit di FE è un criterio diagnostico per AOS, tuttavia, la sua presenza è probabile poiché le FE sono strettamente legate alla corteccia prefrontale. Ciò può essere dimostrato da una varietà di prove, quali il test del disegno dell'orologio, la sequenza di Luria, la prova di disegno dei pentagoni ed il conteggio alla rovescia (100-7). Un altro segno di una compromissione delle FE è la presenza di perseverazioni durante la valutazione cognitiva.
L'inversione sì/no è un altro segno possibile, sebbene sia raro (Josephs, K. A. et al., 2014).
Alcune funzioni cognitive rimangono perlopiù preservate durante l'evoluzione della AOS:
- Memoria
- Funzioni visuospaziali
- Comprensione
- Gnosia
Evoluzione nel tempo dell’Aprassia Primaria Progressiva dell’Eloquio
L'evoluzione a lungo termine dei pazienti con AOS è poco conosciuta. Alcuni sviluppano disturbi del lobo frontale (deficit delle funzioni esecutive, disturbi del comportamento), tuttavia, non è stata descritta alcuna evoluzione diretta con questa malattia e vi è una notevole eterogeneità all'interno dei pazienti. In generale, i pazienti con AOS progrediscono molto più lentamente rispetto ai pazienti con Afasia Primaria Progressiva (APP).
Segni di parkinsonismo, quali rigidità con attivazione controlaterale (segno di Froment), bradicinesia al finger tapping e movimenti spontanei ridotti, sono spesso presenti da 2 a 3 anni dopo l’esordio della malattia. I segni più comuni sono bradicinesia e facies ipomimica. L'aprassia ideomotoria può anche coesistere con l'insorgenza del parkinsonismo (Botha, H., & Josephs, K.A., 2019; Josephs, K.A. et al., 2014).
La AOS fa parte di una serie di malattie neurodegenerative chiamate tauopatie. Spesso tende a progredire in una paralisi sopranucleare progressiva (PSP) o in una sindrome corticobasale (CBS) (Utianski, R. L. et al., 2018), che sono considerati parkinsonismi. La PSP è caratterizzata da rigidità, cadute, paralisi pseudobulbare, paralisi di verticalità dello sguardo, disfagia, deterioramento cognitivo e modificazione della personalità. La CBS combina disturbi corticali, come aprassia, agrafoestesia, astereognosia, a disturbi del movimento (rigidità, distonia, mioclono).
Raramente, la AOS progredisce nella sclerosi laterale amiotrofica (SLA). L'evoluzione di questa malattia non è ben nota, ma si prevede che questa variante progredisca più rapidamente, data la natura più aggressiva della SLA.
Ci si aspetta che l'aprassia dell’eloquio sia il sintomo predominante nel corso della malattia. Inizialmente, le difficoltà possono essere limitate a parole lunghe e complesse sul piano articolatorio. Per compensare, il discorso è lento e segmentato. Successivamente anche le parole più semplici saranno difficili da pronunciare e la malattia progredirà fino al completo mutismo (da 7 a 10 anni dopo l'insorgenza dei sintomi; Duffy, J. R., Utianski, R. L. e Josephs, K. A., 2020).
Generalmente i pazienti non presentano alcuna difficoltà nelle attività della vita quotidiana (es. igiene personale, vestirsi) e nelle attività domestiche (es. cucinare, svolgere piccoli lavoretti, occuparsi delle finanze, ecc.), tuttavia, sulla base dei dati raccolti al CIME, non è improbabile che si sviluppino alcune difficoltà in queste attività durante il corso della malattia. Inoltre, molti pazienti riferiscono che le loro difficoltà di eloquio li hanno portati al pensionamento anticipato, hanno alterato le loro attività quotidiane e ridotto le loro interazioni sociali (Utianski, R. L. et al., 2018).
La maggior parte dei pazienti svilupperà disfagia con episodi di soffocamento. La disfagia è solitamente più evidente con il consumo di liquidi (Josephs, K. A. et al., 2014).
Con il progredire della malattia, la degenerazione del lobo frontale può portare a cambiamenti del comportamento, comparsa di riflessi primitivi e compromissione delle funzioni esecutive (Utianski, R. L. et al., 2018; dati CIME, 2020).
L'evoluzione dell'aprassia primaria progressiva dell’eloquio può anche portare a incontinenza urinaria, disartria (spastica o ipocinetica), afasia e agrammatismo (più frequente per linguaggio scritto; Botha, H., & Josephs, K.A., 2019). Aprassia ideomotoria, aprassia bucco-facciale, disartria dovrebbero peggiorare, oltre alla progressione del parkinsonismo, portando a instabilità posturale e cadute (Josephs, K.A. et al., 2014).
Aprassia Primaria Progressiva dell’Eloquio (AOS) vs variante non fluente/agrammatica dell'Afasia Primaria Progressiva (nfvAPP)
A differenza della variante non fluente/agrammatica di APP, è molto raro che l'agrammatismo sia presente nella AOS. Come accennato, nella AOS, l’eloquio è alterato ed esitante, ma il linguaggio (accesso lessicale, lettura, scrittura, grammatica, comprensione) e la memoria sono generalmente ben conservati.
Alcune caratteristiche sono spesso presenti in entrambe le malattie neurodegenerative:
- Inversioni Sì/no
- Aprassia bucco-facciale
- Parkinsonismo
Come rilevare l’AOS
È importante tenere conto del fatto che i test cognitivi come MoCA e MMSE sono generalmente nella norma nei pazienti con AOS e i punteggi non tendono a diminuire drasticamente anche con la progressione della malattia (dati CIME, 2020). Tuttavia, per consentire una valutazione cognitiva più attendibile, dovrebbero essere incoraggiate le risposte scritte, a causa di disturbi dell’eloquio.
La diagnosi della AOS necessita di una valutazione di tutti gli aspetti del linguaggio, per distinguere un disturbo dell’eloquio (es. AOS) da un disturbo del linguaggio (es. variante non fluente/agrammatica delle APP).
Promemoria: lingua vs eloquio |
|---|
| Linguaggio |
Il linguaggio include funzioni multiple:
|
| Eloquio |
Esecuzione neuromuscolare del linguaggio: l'atto di parlare.
|
In caso di dubbio, una valutazione estesa con un logopedista può aiutare a stabilire una chiara diagnosi differenziale.
Per lo screening completo dei disturbi dell’eloquio o del linguaggio, fare riferimento alla sezione "Sono un medico di medicina generale e vorrei rilevare un APP"
Durante tutta la valutazione, per lo più nell’eloquio spontaneo, notare la presenza di:
- Distorsioni o aggiunte (es. catastrofe → astrofe)
- Difficoltà a pronunciare o articolare le parole
- Blocchi vocali
- Discorso lento e segmentato • Parafasie fonetiche o semantiche (es. pera → mela)
Come accennato, la patologia alla base delle AOS è generalmente una tauopatia. Pertanto, è essenziale rilevare e valutare i cambiamenti nella sfera motoria che potrebbero indicare il parkinsonismo:
- Bradicinesia
- Rallentamento nella deambulazione
- Andatura parkinsoniana (a base ristretta, festinazione, postura curva, ecc.)
- Cadute
- Facies ipomimica
- Rigidità
Nel complesso, il linguaggio dovrebbe essere ben preservato, tuttavia, l’eloquio può essere rallentato e segmentato e/o caratterizzato da errori articolatori (aggiunte, distorsioni).
Gestione del paziente da parte del medico di medicina generale
Per l'assistenza iniziale completa, fare riferimento a “Gestione del paziente da parte del medico di medicina generale”.
Dopo aver rilevato un disturbo del linguaggio in un paziente, si suggerisce di indirizzare il paziente a svolgere logoterapia. Nel caso di aprassia primaria progressiva dell’eloquio, il ruolo principale del logopedista sarà quello di progettare/introdurre un metodo di comunicazione aumentativa e alternativa (es: uso di un tablet, pittogrammi/simboli, comunicazione scritta, ecc.). Per favorire una assistenza ottimale, è essenziale indirizzare tempestivamente il paziente dallo specialista.
Attualmente non esiste un trattamento farmacologico curativo, tuttavia, la dimensione psicologica della malattia è molto importante. Il medico di medicina generale dovrebbe esplorare la sfera psicosociale della malattia poiché i disturbi del linguaggio possono portare all'isolamento e all'ansia nei pazienti.
Bibliografia
- Botha, H., & Josephs, K. A. (2019). Primary Progressive Aphasias and Apraxia of Speech. Continuum (Minneapolis, Minn.), 25(1), 101–127. – https://doi-org.acces.bibl.ulaval.ca/10.1212/CON.0000000000000699.
- Duffy, J. R., Utianski, R. L., & Josephs, K. A. (2020). Primary progressive apraxia of speech: from recognition to diagnosis and care. Aphasiology, 1-32. – https://doi.org/10.1080/02687038.2020.1787732.
- Josephs, K. A., Duffy, J. R., Strand, E. A., Machulda, M. M., Senjem, M. L., Gunter, J. L., Schwarz, C. G., Reid, R. I., Spychalla, A. J., Lowe, V. J., Jack, C. R., Jr, & Whitwell, J. L. (2014). The evolution of primary progressive apraxia of speech. Brain : a journal of neurology, 137(Pt 10), 2783–2795. – https://doi-org.acces.bibl.ulaval.ca/10.1093/brain/awu223.
- Clinical Progression in Four Cases of Primary Progressive Apraxia of Speech. American journal of speech-language pathology, 27(4), 1303–1318. – https://doi-org.acces.bibl.ulaval.ca/10.1044/2018_AJSLP-17-0227.
- Utianski, R. L., Duffy, J. R., Clark, H. M., Strand, E. A., Botha, H., Schwarz, C. G., Machulda, M. M., Senjem, M. L., Spychalla, A. J., Jack, C. R., Jr, Petersen, R. C., Lowe, V. J., Whitwell, J. L., & Josephs, K. A. (2018). Prosodic and phonetic subtypes of primary progressive apraxia of speech. Brain and language, 184, 54–65. – https://doi-org.acces.bibl.ulaval.ca/10.1016/j.bandl.2018.06.004.